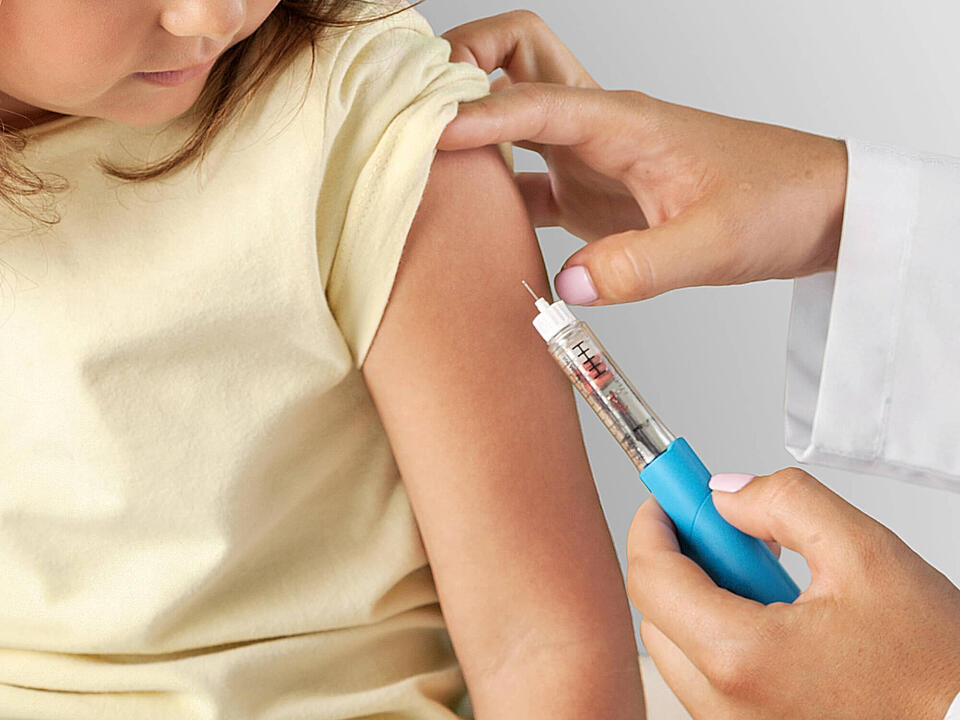
Was sind Röteln?
Röteln (auch Rubeola oder Rubella) sind eine sehr ansteckende Infektionskrankheit. Ausgelöst wird die Erkrankung durch das Rötelnvirus (Rubella-Virus). Es befällt ausschließlich den Menschen und wird über Tröpfchen weitergegeben. Meist erkranken Babys und Kleinkinder, aber auch Jugendliche und Erwachsene können Röteln bekommen. Je älter ein Infizierter ist, desto höher stellt sich das Risiko für mögliche Komplikationen dar. Meist zeigt sich der Krankheitsverlauf jedoch harmlos. Besonders gefährlich ist eine Erkrankung an Röteln während der Schwangerschaft, da das ungeborene Kind geschädigt werden kann. Es ist jedoch möglich, sich gegen Röteln impfen zu lassen. Zudem ist man immun gegen das Virus, wenn man schon einmal an Röteln erkrankte. Eine Neuinfektion ist dann ausgeschlossen.
Symptome von Röteln
Die Symptome einer Röteln-Erkrankung sind nicht sehr spezifisch und können sich von Mensch zu Mensch unterschiedlich darstellen. So können die Beschwerden auch leicht anderen Krankheiten mit fieberhaftem Verlauf und Hautausschlag, wie zum Beispiel Masern, Drei-Tage-Fieber oder Scharlach, zugeordnet werden. Beinahe die Hälfte aller Erkrankten zeigt gar keine Symptome. Ärzte sprechen dann von einem asymptomatischen Verlauf.
Unspezifische Symptome bei Röteln
Anfangs leiden Betroffene oft unter Beschwerden, die denen einer normalen Erkältung ähneln. Es kommt zu Husten, Schnupfen und leichten Kopfschmerzen. Auch eine Bindehautentzündung mit roten und juckenden Augen kann auftreten. Nicht selten sind das die einzigen Röteln-Symptome und die Krankheit wird demzufolge häufig nicht erkannt.
Klare Symptome bei Röteln
Nur bei 50 Prozent der Patienten zeigen sich die typischen Röteln-Merkmale, wie geschwollenen Lymphknoten im Nacken und hinter den Ohren, oft mit Schmerzen verbunden. Bei Jugendlichen und Erwachsenen sind meist auch andere Körperstellen betroffen. Das Röteln-Virus vermehrt sich zunächst in den Lymphknoten, bevor es sich über das Blut im ganzen Körper verteilt. Zum Teil leiden Patienten auch unter erhöhter Körpertemperatur, die aber in der Regel 38 Grad nicht übersteigt. Erst nach einigen Tagen zeigt sich der typische Hautausschlag (Exanthem), der sich meist von hinter den Ohren aus über den ganzen Körper ausbreitet. Diese kleinen, hellroten und leicht erhabenen Flecken verschmelzen nicht miteinander, wie man es von den Masern kennt. Der Röteln-Ausschlag ist meist nur schwach sichtbar, juckt in den meisten Fällen nicht oder nur sehr leicht. Im Laufe von ein bis drei Tagen verliert sich der Ausschlag wieder.
Mögliche Komplikationen bei Röteln
Bei den meisten Betroffenen verläuft die Röteln-Erkrankung mild und harmlos. Es kann allerdings auch zu Komplikationen kommen. Das ist bei Jugendlichen und Erwachsenen häufiger der Fall als bei Kindern. Dann können unter Umständen diese Komplikationen auftreten:
- Gelenkentzündungen (Arthritis): Besonders junge Frauen leiden oft unter den geschwollenen und schmerzenden Gelenken.
- Bronchitis
- Mittelohrentzündung (Otitis media)
- Gehirnentzündung (Enzephalitis)
- Herzbeutelentzündung (Perikarditis)
- Herzmuskelentzündung (Myokarditis)
Ansteckung mit Röteln
Das Röteln-Virus wird von Mensch zu Mensch, durch Tröpfchen in der Luft, übertragen. Man kann sich bei einem an Röteln Erkrankten anstecken, wenn der hustet, niest oder spricht. Dabei gelangen die Viren über die Schleimhaut von Mund oder Nase in den Körper. Eine Ansteckung mit dem Erreger ist aber auch über das gemeinsame Benutzen von Gegenständen, wie Besteck, Telefon oder Stiften, möglich. Jeder, der noch keine Röteln hatte oder nicht dagegen geimpft ist, kann die Krankheit bekommen. Röteln-Symptome kommen nach durchgemachter Erkrankung oder Impfung beinahe nie vor.
Zwischen der Infizierung mit dem Virus und dem Auftreten erster Symptome vergehen zwei bis drei Wochen. Ansteckend ist man aber bereits innerhalb dieser Inkubationszeit und zwar eine Woche bevor es zum typischen Hautausschlag kommt. Auch eine Woche danach kann man andere Menschen noch mit dem Röteln-Erreger infizieren. Stellen sich die typischen Krankheitsanzeichen nicht ein, ist man während und nach der Inkubationszeit trotzdem ansteckend.
Röteln – Diagnose
Um eine sichere Diagnose stellen zu können, wird der Arzt vor der körperlichen Untersuchung ein ausführliches Gespräch mit dem Patienten führen. So sind beispielsweise folgende Angaben relevant:
- Welche Beschwerden sind aufgetreten?
- Wann zeigten sich die ersten Symptome?
- Leidet der Patient an Vorerkrankungen?
- Bei Ausschlag – seit wann besteht dieser?
- Juckt der Ausschlag?
- Ist die Körpertemperatur erhöht?
- Bestand kürzlich Kontakt zu anderen erkrankten Personen?
- Welche Impfungen wurden vorgenommen?
Bei der anschließenden körperlichen Untersuchung wird sich der Arzt den Hautausschlag genau ansehen und auch die Lymphkonten nach möglichen Schwellungen abtasten. Da sich Ausschlag und Lymphknotenschwellungen auch bei anderen Krankheiten, wie zum Beispiel bei Masern zeigen, wird bei Verdacht auf Röteln zudem das Blut untersucht. Antikörper gegen das Rubella-Virus lassen sich am besten ab dem fünften Tag nach Auftreten der ersten Symptome, wie Ausschlag oder Fieber, nachweisen. Anhand der Konzentration der sogenannten IgM-Antikörper und der IgG-Antikörper im Blut, kann der Arzt auch beurteilen, ob ein Patient an einer akuten Röteln-Infektion leidet oder ob er gegen die Viren geschützt ist. Eine Untersuchung, in der man das Erbgut der Röteln-Viren (RNA-Virus) nachweist, lässt sich anhand eines Rachenabstrichs oder einer Urinprobe durchführen. Diese Kontrolle kann jedoch nur bis fünf Tage nach Beginn des Hautausschlags vorgenommen werden.
Meldepflicht von Röteln
Ist jemand an Röteln erkrankt oder besteht auch nur der Verdacht auf Röteln, muss der behandelnde Arzt dies dem zuständigen Gesundheitsamt melden. Dies gilt zudem für den Todesfall infolge einer Röteln-Infektion.
Röteln – Behandlung
Gegen das Röteln-Virus gibt es kein Medikament. Jedoch lassen sich die Symptome lindern. Wenn nötig, kann der Arzt gegen Kopfschmerzen und Gelenkbeschwerden Schmerzmittel wie beispielsweise wie Ibuprofen oder Paracetamol verschreiben. Die Medikamente wirken zudem fiebersenkend. Auch Wadenwickel sind zur Reduzierung der erhöhten Körpertemperatur hilfreich. Leiden Kinder oder Jugendliche an Fieber, sollte man ihnen keinesfalls Acetylsalicylsäure (ASS) geben. Es könnte zum gefährlichen Reye-Syndrom kommen.
Ist man an Röteln erkrankt, sind Ruhe und körperliche Schonung wichtig. Zudem sollte viel Flüssigkeit aufgenommen werden. Kräutertee oder stilles Wasser sind gut geeignet. Um die Viren möglichst nicht an andere weiterzugeben, ist es wichtig, gesunden Menschen gegenüber Abstand zu halten. Ganz besondere Vorsicht ist gegenüber schwangeren Kontaktpersonen geboten. Sind sie nicht immun gegen das Virus, könnte das ungeborene Kind gefährdet werden.
Homöopathie bei Röteln
Um die Symptome einer Rötelnerkrankung zu lindern, können oft auch homöopathische Mittel hilfreich sein. Die Auswahl des passenden Wirkstoffs richtet sich nach den vorherrschenden Beschwerden. Da Röteln insbesondere bei Jugendlichen und Erwachsenen häufig mit schweren Komplikationen einhergehen und die Krankheit sehr ansteckend ist, sollte immer ein Arzt konsultiert werden. Neben Bettruhe und ausreichender Flüssigkeitszufuhr, unterstützen oftmals diese homöopathischen Mittel den Heilprozess (Auswahl):
- Belladonna
- Ferrum phosphoricum
- Pulsatilla pratensis
Akupunktur bei Röteln
Zur Stärkung der durch die Röteln-Infektion geschwächten Körperabwehr, kann nach durchgemachter Erkrankung eine Akupunktur-Behandlung hilfreich sein. Aber auch Symptome, wie Kopf- oder Gelenkschmerzen, lassen sich durch die Methode häufig mit Erfolg lindern. Entlang sogenannter Meridiane werden dazu bestimmte Akupunkturpunkte mit den feinen Nadeln gestochen. Der Akupunkteur wird die Behandlung dabei nach Diagnose und spezifischen Beschwerden des Patienten ausrichten.
Röteln in der Schwangerschaft
Ist eine Schwangere nicht immun gegen das Röteln-Virus und mit einer Person in Kontakt gekommen, die an Röteln erkrankt ist, sollte sie rasch den Arzt aufsuchen. Denn innerhalb der ersten drei Tage nach dem Kontakt kann man noch fertige Antikörper gegen das Virus spritzen. Danach ist diese sogenannte Postexpositions-Prophylaxe nicht mehr erfolgreich.
Erkrankt eine Schwangere an Röteln, kann der Erreger über die Plazenta auf das Ungeborene übertragen werden. Bei dieser kindlichen Röteln-Infektion spricht man von Röteln-Embryopathie. Dabei kann es zu einer so starken Schädigung der Organe des Kindes kommen, dass erhebliche Behinderungen oder sogar eine Fehlgeburt die Folge sind. Dabei wirken sich die Schäden beim ungeborenen Kind um so schwerwiegender aus, je früher die Infektion erfolgt. Mediziner sprechen vom „Kongenitalen Rötelnsyndrom“ (CRS), wenn es um die Röteln-Folgen bei Ungeborenen geht.
Röteln in der Schwangerschaft: Auswirkungen auf das ungeborene Kind
Eine Infektion mit dem Rötelnvirus während der Schwangerschaft kann gravierende Folgen für das ungeborene Kind haben, insbesondere wenn die Infektion früh in der Schwangerschaft auftritt. Die Röteln-Embryopathie beschreibt eine Reihe von Fehlbildungen und gesundheitlichen Beeinträchtigungen, die durch das Virus ausgelöst werden können. Diese Risiken hängen stark vom Zeitpunkt der Infektion in der Schwangerschaft ab und variieren in ihrer Ausprägung.
Röteln in der frühen Schwangerschaft
Infektionen in der frühen Schwangerschaft, insbesondere im ersten Trimester, bergen das größte Risiko für das ungeborene Kind. In dieser Phase der Embryonalentwicklung ist das Risiko für schwere Fehlbildungen und Beeinträchtigungen besonders hoch. Zu den möglichen Auswirkungen gehören:
- Herzfehler (z.B. offener Ductus arteriosus)
- Augenfehlbildungen (z.B. Grauer Star, auch Katarakt genannt)
- Schwerhörigkeit oder Taubheit
- Zerebrale Fehlbildungen (z.B. Mikrozephalie)
- Geistige Behinderung
- Wachstumsverzögerung und niedriges Geburtsgewicht
Diese Fehlbildungen werden unter dem Begriff „kongenitales Rötelnsyndrom“ (CRS) zusammengefasst. Spezifische Ausprägungen der Röteln-Embryopathie sind:
- Gregg-Syndrom: Fehlbildungen betreffen hauptsächlich das Herz, die Augen und das Innenohr. Zu den typischen Erscheinungsformen gehören Herzfehler, Grauer Star und Hörschäden.
- Erweitertes Rubella-Syndrom: Neben den Organfehlbildungen können sich auch Blutkrankheiten (Anämie, Thrombozytopenie) und Infektionen wie Hirnhautentzündung, Lungenentzündung oder Herzmuskelentzündung entwickeln. Darüber hinaus treten Gelbsucht und ein Hautausschlag auf.
- Störungen in der Entwicklung: Zusätzlich zum Gregg-Syndrom und dem erweiterten Rubella-Syndrom kann es zu Mikrozephalus (einem ungewöhnlich kleinen Kopf) und einer Verzögerung der geistigen Entwicklung kommen. Diese Beeinträchtigungen können lebenslange Auswirkungen auf die intellektuelle und körperliche Entwicklung des Kindes haben.
Röteln in der späten Schwangerschaft
Wird eine Frau in der späten Schwangerschaft mit Röteln infiziert, ist das Risiko für schwere Fehlbildungen des Fötus wesentlich geringer. Ab der Mitte der Schwangerschaft sind die Organe des Fötus weitgehend entwickelt, sodass das Virus weniger Einfluss auf die Organogenese hat. In vielen Fällen zeigt das Kind keine schwerwiegenden Fehlbildungen. Jedoch besteht weiterhin das Risiko einer Infektion des Neugeborenen kurz vor oder während der Geburt, was zu Symptomen wie Hautausschlägen, Atembeschwerden oder Blutgerinnungsstörungen führen kann.
Langzeitfolgen
Auch nach der Geburt und in der Jugend können infizierte Kinder unter den Spätfolgen der Röteln-Embryopathie leiden. Zu den Langzeitfolgen gehören:
- Diabetes mellitus
- Störungen des Gehörs (progressiver Hörverlust)
- Hormonelle Störungen im Stoffwechsel
- Hirnentzündungen (Enzephalitis)
- Krampfanfälle und Epilepsie
Röteln-Untersuchung bei Schwangeren
Vermutet der behandelnde Arzt bei einer Schwangeren eine Infektion mit Röteln, kann ein Antikörper-Test im Rahmen einer Blutuntersuchung Klarheit verschaffen. Der Test ist nur dann nötig, wenn bisher noch keine Impfung gegen Röteln durchgeführt wurde oder wenn erst eine der beiden empfohlenen Impfungen erfolgte. Eine andere Untersuchungsmethode ermöglicht den Nachweis des Erbguts von Röteln-Viren in einem Rachenabstrich oder einer Urinprobe.
Röteln-Untersuchung beim ungeborenen Kind
Im Rahmen der Pränataldiagnostik kann auch das ungeborene Kind untersucht werden, wenn eine Schwangere an Röteln leidet oder eine Infektion vermutet wird. Dazu wird eine Probe aus dem Mutterkuchen (Chorionzottenbiopsie) oder aus dem Fruchtwasser (Amniozentese) entnommen. Im Labor werden beide Proben auf eventuell vorhandenes Erbgut der Röteln-Viren hin untersucht. Ab der 22. SSW ist auch eine Nabelschnurpunktion möglich.
Röteln vorbeugen – Die Röteln-Impfung
Den besten Schutz vor einer Erkrankung an Röteln stellt die Impfung dar. Entsprechend der Empfehlung der STIKO (Ständige Impfkommission) am Robert Koch-Institut sollten alle Kinder eine Impfung gegen Röteln erhalten. Sie besteht aus zwei Impfdosen und wird in der Regel in Kombination mit den Impfungen gegen Mumps und Masern, teilweise auch gegen Windpocken (Varizellen) gegeben. Sowohl der MMR-Impfstoff (Masern-Mumps-Röteln-Impfstoff) als auch der MMRV-Impfstoff (Masern-Mumps-Röteln-Varizellen-Impfstoff) bestehen aus noch lebenden, aber stark abgeschwächten Viren. Die erste Impfung erfolgt bei Kindern im Alter von elf bis 14 Monaten und die zweite Impfung frühestens vier Wochen nach der ersten Impfung, spätestens gegen Ende des zweiten Lebensjahres. Die Impfung gegen Röteln schützt vor einer Erkrankung mit dem Erreger und verhindert gleichzeitig die weitere Ausbreitung in der Bevölkerung.
Sind Kinder und Jugendliche nicht geimpft, rät die STIKO, dies schnellstmöglich mit zwei Impfdosen nachzuholen. Die Impfung gegen Masern-Mumps-Röteln sollten zudem alle nicht geimpften Personen und auch die mit unklarem Impfstatus erhalten, wenn sie im Gesundheitsdienst oder in Gemeinschaftseinrichtungen arbeiten. Dies gilt insbesondere dann, wenn Kontakt zu Schwangeren, Säuglingen und Kleinkindern besteht.
Röteln – ICD-Code
Jeder Krankheit ist in der Medizin ein eigener ICD-Code zugeordnet. Die Abkürzung ICD (englisch) steht dabei für International Statistical Classification of Diseases and Related Health Problems. Das Klassifizierungssystem ist weltweit anerkannt und eines der wichtigsten für medizinische Diagnosen. So wird eine Infektion durch Röteln unter dem ICD-Code „B06“ erfasst. Häufig hilft die Eingabe dieses Codes auch bei der Recherche im Internet weiter.
Röteln – Wie finde ich den richtigen Arzt?
Im Internet gibt es viele Anbieter von Arztportalen. Eines ist beispielsweise die Arzt-Auskunft der Stiftung Gesundheit. Sie beinhaltet teilweise einen Patientenzufriedenheitsscore und verfügt in der Regel über aktuelle postalische Daten. Einzusehen ist sie unter www.arzt-auskunft.de. Auf der Suche nach einem Arzt, der sich mit der Behandlung von Röteln gut auskennt und dessen Praxis in Wohnortnähe ist, kann man hier zielführend recherchieren.
Röteln – Wie finde ich das richtige Krankenhaus?
Auf der Suche nach einem passenden Krankenhaus, das sich mit der Behandlung von Röteln (Rubella) gut auskennt erhält man über die Webseite www.aerzteblatt.de einige hilfreiche Verlinkungen. Unter anderem zu www.weisse-liste.de, www.kliniken.de und www.krankenhaus.de. Eine besonders umfassende Übersicht bietet die Seite www.kliniken.de. Hier sind aktuell 3.846 Krankenhäuser aus Deutschland, Österreich und der Schweiz gelistet. Zusätzlich gibt es detaillierte Informationen zu Fachabteilungen der Kliniken sowie Qualitätsberichte.
Auf die Startseite von www.kliniken.de gehen: Unter dem Menüpunkt „Top-10“ kann man speziell nach Krankheiten und Diagnosen suchen. Für eine Röteln-Erkrankung hier in der linken Spalte (unter „Krankheiten und Diagnosen nach ICD10“) den Suchbegriff „Röteln“ eingeben. Dann zeigt sich im Feld darunter folgende Zeile „I Bestimmte infektiöse und parasitäre Krankheiten“. Klickt man darauf, öffnet sich darunter ein weiteres Feld. Nun hierauf klicken: „B00-B09 Virusinfektionen, die durch Haut- und Schleimhautläsionen gekennzeichnet sind“. Nun erscheinen rechts in der Maske die entsprechenden Krankenhäuser, sortiert nach dem Ranking ihrer Fallzahlen. Auf Platz 1 finden sich die Charité in Berlin, auf Platz 2 das Klinikum Stuttgart – Krankenhaus Bad Cannstatt (KBC) und Platz 3 belegt die München Klinik Thalkirchner Straße.
Röteln – Was bezahlt die Krankenkasse und was muss man selbst bezahlen?
Angehörige einer gesetzlichen Krankenversicherung haben grundsätzlich ein Recht auf stationäre sowie ambulante Versorgung, auf Arzneimittel und weitere Leistungen. In aller Regel sind jedoch bestimmte Eigenleistungen (Zuzahlungen) gesetzlich festgeschrieben. Diese Zuzahlungen betragen 10 Prozent der Kosten, pro Zuzahlung aber maximal 10 Euro. Kostet die Leistung weniger als 5 Euro, hat der Versicherte den tatsächlichen Preis zu entrichten.
Bei Arzneimitteln gelten diese Grenzen ebenfalls. Wenn der Betroffene ein besonders preiswertes Präparat erhält, entfällt die Zuzahlung. Dabei dürfen die Krankenkassen feste Beträge bestimmen, die sie erstatten, sofern mehrere Präparate mit gleichem Wirkstoff erhältlich sind. Arzneimittel, deren Preis 30 Prozent unter diesem Festbetrag liegt, werden von den Krankenkassen ohne Zuzahlung erstattet.
Zudem besteht die Regelung, dass die GKV bei bestimmten Präparaten nicht mehr den Einzelpreis des jeweiligen Arzneimittels erstatten muss, sondern nur den Festbetrag, der für eine Gruppe von vergleichbaren Präparaten festgelegt wurde. Ist das verschriebene Medikament teurer, muss der Patient den Mehrpreis selbst zahlen plus der gesetzlichen Zuzahlung für den erstatteten Kostenanteil.
Zuzahlungen fallen ebenfalls bei einem Krankenhausaufenthalt an. Sie betragen 10 Euro pro Kalendertag, wobei die Zuzahlung nur für maximal 28 Tage pro Jahr geleistet werden muss. Dabei können mehrere Krankenhausaufenthalte in einem Jahr zusammengenommen werden, so dass die maximale Zuzahlung bei stationärer Behandlung 280 Euro pro Kalenderjahr beträgt.
Bei häuslicher Krankenpflege werden einmalig zehn Euro für die Verordnung fällig. Darüber hinaus sind 10 Prozent pro Tag als Eigenanteil zu tragen. Die Zuzahlung ist auf 28 Kalendertage pro Kalenderjahr begrenzt und wird nur bei Erwachsenen über 18 Jahren erhoben. Auch bei häuslicher Krankenpflege gilt die Obergrenze von 280 Euro pro Kalenderjahr. Zuzahlungen für Krankenhausaufenthalte werden bei der Obergrenze der Zuzahlung für häusliche Krankenpflege angerechnet.
Wenn die Kosten für eine Haushaltshilfe von der Krankenkasse übernommen werden, müssen Versicherte eine Zuzahlung in Höhe von 10 Prozent der anfallenden Kosten leisten. Die Grenzen liegen bei mindestens 5 und maximal 10 Euro pro Kalendertag. Diese Zuzahlungspflicht gilt für den gesamten Zeitraum, in dem eine Haushaltshilfe in Anspruch genommen wird.
Bei Hilfsmitteln müssen Versicherte eine Zuzahlung in Höhe von 10 Prozent des Abgabepreises leisten, wobei ebenfalls eine Ober- und Untergrenze von 10 und 5 Euro pro Verordnung gelten.
Die Höhe der Zuzahlungen für Rehabilitationsmaßnahmen hängt von der Maßnahme und vom jeweiligen Kostenträger ab.
Die Kosten für eine Schmerztherapie in einer Schmerzklinik übernimmt in der Regel jede gesetzliche Krankenkasse, da es sich um eine vertragsärztliche Leistung handelt. Allerdings können weitere Kosten (wie z. B. Zuzahlungen für Verordnungen) privat anfallen.
Die Kosten einer klassischen Körperakupunktur werden von allen gesetzlichen Krankenkassen, bei chronischen Schmerzen der Lendenwirbelsäule oder bei Kniegelenkarthrose, übernommen. Der Leistung wird vorausgesetzt, dass die Schmerzen seit mindestens sechs Monaten bestehen. In solchen Fällen haben gesetzlich Versicherte Anspruch auf bis zu zehn Akupunktursitzungen pro Krankheitsfall innerhalb von maximal sechs Wochen. Eine erneute Behandlung kann frühestens zwölf Monate nach Abschluss der letzten Akupunkturbehandlung erfolgen. Die Krankenkasse erstattet die Kosten nur, wenn die Behandlung von einem qualifizierten Arzt durchgeführt wird. Akupunktur bei einem Heilpraktiker wird nicht übernommen. Die Kosten sind dann privat zu leisten.
Röteln – Was übernimmt die DFV?
Die ambulante Krankenzusatzversicherung DFV-AmbulantSchutz erstattet Ihnen gesetzlich vorgesehene Zuzahlungen für Arznei-, Verbands-, Heil- und Hilfsmittel und die Fahrtkosten im Rahmen einer ambulanten Behandlung. Der DFV-AmbulantSchutz bietet Ihnen zudem erweiterte Vorsorgeleistungen und steht Ihnen auch finanziell zur Seite, wenn eine schwere Krankheit festgestellt wird.
Im Falle einer Erkrankung warten Sie mit der Krankenhauszusatzversicherung DFV-KlinikSchutz Exklusiv nicht länger als 5 Tage auf einen Termin bei einem spezialisierten Facharzt.
Sie profitieren zudem von Chefarztbehandlung, Einbettzimmer, freier Krankenhauswahl und Krankenhaustagegeld bei einem stationären Klinikaufenthalt. Der DFV-KlinikSchutz macht Sie zum Privatpatienten im Krankenhaus inkl. Auslandskrankenversicherung.
FAQ zum Thema Röteln
Wie lange sind Röteln ansteckend?
Eine Infektion mit dem Rötelnvirus ist bereits innerhalb der Inkubationszeit möglich. Man kann andere Menschen dann schon eine Woche bevor es zum typischen Hautausschlag (Exanthem) kommt anstecken sowie eine Woche nach Auftreten des Exanthems.
Wer kann Röteln bekommen?
Auch wenn Röteln als Kinderkrankheit gelten, kann man trotzdem in jedem Alter daran erkranken. Besonders gefährlich ist die Infektion für noch ungeborene Kinder, wenn die Mutter an Röteln erkrankt. Eine Impfung gegen Röteln sollte laut der Ständigen Impfkommission (STIKO) jeder vornehmen lassen. Im Hinblick auf eine mögliche Schwangerschaft gilt dies besonders für Frauen im gebärfähigen Alter, denn wenn sie nicht geimpft sind, hat dies häufig schwerwiegende Folgen für das Ungeborene. Erkranken Jugendliche und Erwachsene an Röteln, drohen oft ernste Komplikationen.
Was kann man gegen Röteln tun?
Ist man an Röteln erkrankt, sollte man sich schonen und ausreichend viel trinken. Gegen Kopf- oder Gelenkschmerzen kann der behandelnde Arzt gegebenenfalls Medikamente verordnen. Gegen die Röteln-Infektion selbst gibt es kein Arzneimittel. Es ist zudem wichtig, Abstand zu gesunden Personen zu wahren, um diese nicht anzustecken. Zur Vermeidung einer Erkrankung an Röteln, empfiehlt die Ständige Impfkommission (STIKO) eine Impfung, die in zwei Schritten erfolgt. Diese wird meist in Kombination mit den Impfungen gegen Mumps und Masern (MMR-Impfung), teilweise auch gegen Windpocken (Varizellen) (MMRV-Impfung) gegeben.
Warum sind Röteln für Schwangere gefährlich?
Ist eine Schwangere nicht immun gegen das Rötelnvirus, besteht die Gefahr, dass der Erreger das ungeborene Kind infiziert (konnatale Röteln). Dessen Organe können dabei so stark geschädigt werden, dass es zu Behinderungen oder einer Fehlgeburt kommt.
Wann sollte man sich gegen Röteln impfen lassen?
Laut Empfehlung der STIKO wird Kindern der Aufbau des Impfschutzes in zwei Schritten empfohlen: Die erste Impfung gegen Masern, Mumps und Röteln sollte im Alter von elf bis 14 Monaten und die zweite MMR-Impfung im zweiten Lebensjahr, vom 15. bis 23. Monat, erfolgen. Zwischen beiden Impfungen ist ein zeitlicher Abstand von mindestens vier Wochen wichtig. Aus epidemiologischer Sicht sollten Kinder die zweite MMR-Impfung spätestens zum Zeitpunkt der Schuleingangsuntersuchung erhalten. Wird auch dieser Termin versäumt, kann die zweite MMR-Impfung bis zur Vollendung des 18. Lebensjahres nachgeholt werden. Zudem wird die Masern-Mumps-Röteln-Impfung allen Frauen im gebärfähigen Alter nahegelegt, wenn sie noch nicht oder nicht ausreichend geimpft wurden. Dies gilt ebenso, wenn der Impfstatus unklar ist. Die Impfung kann nicht während der Schwangerschaft nachgeholt werden. Zwischen Impfung und Schwangerschaft sollte sicherheitshalber ein Monat Abstand liegen.
Die Artikel im Ratgeber der Deutschen Familienversicherung sollen Ihnen allgemeine Informationen und Hilfestellungen rund um das Thema Gesundheit bieten. Sie sind nicht als Ersatz für eine professionelle Beratung gedacht und sollten nicht als Grundlage für eine eigenständige Diagnose und Behandlung verwendet werden. Dafür sind immer Mediziner zu konsultieren.
Unsere Inhalte werden auf Basis aktueller, wissenschaftlicher Studien verfasst, von einem Team aus Fachärzten und Redakteuren erstellt, dauerhaft geprüft und optimiert.
Quellen
- Bundesministerium für Soziales, Gesundheit, Pflege und Konsumentenschutz (2024). Röteln. (Stand: 18.09.2024).
- Deutsches Grünes Kreuz e.V. Röteln & Schwangerschaft. (Stand: 18.09.2024).
- Enders, G., & Schulze, A. (2013). Röteln. Infektionserkrankungen der Schwangeren und des Neugeborenen, 213-228. (Stand: 18.09.2024).
- FOCUS online. Röteln. (Stand: 18.09.2024).
- Impfen.de. Röteln. (Stand: 18.09.2024).
- Mankertz, A. (2014). Röteln. S2k-Leitlinie-Labordiagnostik schwangerschaftsrelevanter Virusinfektionen, 73-93. (Stand: 18.09.2024).
- MSD Gesundheit. Röteln. (Stand: 18.09.2024).
- Robert Koch Institut (RKI). Röteln. (Stand: 18.09.2024).
- Schuster, V., Berger, C., & Kreth, H. W. (2020). Masern, Mumps, Röteln. Pädiatrie: Grundlagen und Praxis, 1329-1334. (Stand: 18.09.2024).
- Tesini. B. L. (2023). Röteln (3-Tage-Masern). MD, University of Rochester School of Medicine and Dentisty. (Stand: 18.09.2024).